25.01.2026.
22:00
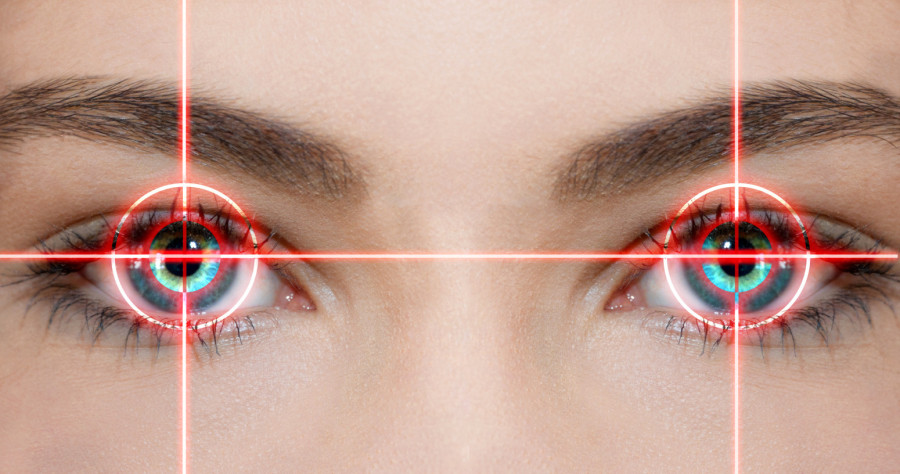
Revolucionarna terapija u lečenju moždanog udara
Kod moždanog udara lekari imaju vrlo malo vremena. Njihov cilj je što brže ponovo uspostaviti protok krvi u mozgu kako bi se sprečila smrt moždanih ćelija. Međutim, ovaj povratak krvi ima i svoju tamnu stranu.„Revolucionarna terapija nanomaterijalima mogla b

Naime, dok je krvotok prekinut, u moždanim ćelijama se nakupljaju štetni nusprodukti, a njihove odbrambene sposobnosti slabe. Kada se protok krvi naglo obnovi, u oštećeno tkivo istovremeno stižu velike količine kiseonika, upalne molekule i imunološke ćelije, koje, umesto da pomognu, često dodatno oštećuju neurone.
Ovaj fenomen, poznat kao reperfuzijska povreda, može proširiti štetu izvan samog mesta udara i presudno uticati na težinu trajnih posledica.
Sve češći uzrok smrti i invaliditeta
Moždani udar je naglo oštećenje mozga koje nastaje kada se prekine ili značajno smanji dotok krvi u deo mozga, zbog čega moždane ćelije počinju da odumiru. Po smrtnosti je treći uzrok smrti, odmah iza bolesti srca i tumorskih bolesti, dok je globalno drugi najčešći uzrok smrti i vodeći uzrok trajnog neurološkog invaliditeta.
Neurohirurg prof. dr sc. Darko Čadi, rukovodilac Zavoda za neurohirurgiju u KB Dubrava, objašnjava da moždani udar ili cerebrovaskularni insult (CVI) znači da određeni deo mozga ostaje bez snabdevanja krvlju.

"Danas je to sve češći uzrok bolesti, invaliditeta i smrti. Loše životne navike, gojaznost i dijabetes dovode do poremećaja krvnih sudova, a potom do tromboze i CVI-ja", kaže Čadi.
Ističe da se danas, zahvaljujući naporima neuroradiologa u Hrvatskoj, posebno timu prof. Marka Radoša, uspešno primenjuje trombektomija kao metoda rane revaskularizacije, kojom se uklanja tromb koji je sprečio dotok krvi.
"Posledice CVI-ja danas se pokušavaju ublažiti na različite načine, a jedan od njih je i presađivanje matičnih ćelija. Postoje i druge metode, poput uvođenja duboke moždane stimulacije kod pacijenata sa poremećajem svesti nakon traume ili ishemije, kao što je CVI", dodaje Čadi.
- Skoro svaki pacijent doživi neki od ovih simpotma pre srčanog i moždanog udara: Obratite pažnju
- Zašto se infarkt češće dešava tokom zimskih meseci? Budite oprezni, ovo su tihi simptomi
- Ljudi sa ovom krvnom grupom imaju veći rizik za dobijanje moždanog udara
Lečenje nanomaterijalima
Naučnici sa Univerziteta Northwestern u SAD nedavno su u časopisu Neurotherapeutics objavili istraživanje u kojem su razvili novo lečenje nanomaterijalima koje bi moglo ublažiti pomenutu sekundarnu štetu. Reč je o injekciji koja se primenjuje neposredno nakon ponovnog uspostavljanja protoka krvi u mozgu.
U pretkliničkom istraživanju na miševima pokazalo se da ovaj nanomaterijal može da pređe krvno-moždanu barijeru – prirodnu zaštitu koja inače sprečava većinu lekova da dopru do moždanog tkiva. Rezultati su pokazali da ubrizgavanje ovih materijala značajno smanjuje oštećenje mozga i oslabljuje upalnu reakciju, bez vidljivih nuspojava.
Čadi objašnjava da je krvno-moždana barijera evolutivno rešenje kojim se moždane ćelije štite od štetnih supstanci iz probavnog sistema koje bi mogle oštetiti nervne ili potporne ćelije.
"Istovremeno, ova barijera predstavlja izazov farmaceutskoj industriji jer lek koji treba da deluje u mozgu mora moći da je pređe. Dobar primer je dopamin, koji ne prolazi barijeru, pa se uzima u obliku L-Dopa, preparata koji prolazi i u mozgu se pretvara u dopamin", objašnjava Čadi.
Kako funkcioniše novo lečenje?
Nova terapija zasniva se na tzv. supramolekularnim terapijskim peptidima – sitnim molekulima koji se sami organizuju u složenije strukture i "komuniciraju" sa ćelijama.
Ova tehnologija je ranije privukla pažnju naučnika. Pre nekoliko godina slični peptidi, nazvani „plešuće molekule“, pokazali su da mogu podstaći oporavak nakon teške povrede kičmene moždine kod miševa.
Nova studija pokazuje nešto još značajnije – ove molekule mogu se davati intravenozno, kroz krvotok, bez operacije ili direktnog ubrizgavanja u mozak.
Naučnici su iskoristili činjenicu da krvno-moždana barijera nakon moždanog udara privremeno postaje propustljivija. Smanjili su koncentraciju molekula kako bi sigurno prošle kroz krvotok, a kada uđu u mozak, one se povezuju u jače i efikasnije strukture.
Manje upale, manja šteta
Miševi su praćeni sedam dana nakon udara. Oni koji su primili terapiju imali su:
- znatno manja oštećenja moždanog tkiva
- slabiju upalnu reakciju
- manju prekomernu aktivaciju imunološkog sistema
Pri tome nije zabeležena toksičnost niti oštećenje drugih organa. Prema rečima jednog od autora studije, Samuela Stuppa, ključ terapije je u njenom dvostrukom delovanju – smanjuje štetnu upalu i istovremeno podstiče obnovu nervnih veza.
Potrebna testiranja na ljudima
Čadi, kao i autori studije, ističe da je terapija u početnoj fazi i da je potrebno sačekati rezultate testiranja na ljudima.
"Glavni prigovor ovakvih studija je što se mozak miša i čoveka značajno razlikuje – kako u građi, veličini, tako i u funkciji", kaže Čadi.
"Neuronske i potporne ćelije čoveka su različite i to otežava pronalaženje efikasne terapije. Primer su dugotrajna i neuspešna istraživanja leka za Alchajmerovu ili senilnu demenciju. Na miševima terapije daju dobre rezultate, ali kod ljudi često nisu uspešne. Nadam se da ovde neće biti tako, ali u današnje vreme, kada novac često gura i studije sa nepovoljnim rezultatima, potrebno je biti vrlo oprezan – upozorava Čadi.
- Novi eksperimentalni lek za lečenje moždanog udara: Uzima se sa prvim simptomima
- Neverovatno: Naučnici prave mikrorobote koji plivaju kroz krv kako bi sprečili moždani udar
- Matične ćelije bi mogle da oporave mozak posle šloga
Šta sledi?
Autori studije planiraju dugotrajnija ispitivanja kako bi proverili da li terapija pomaže i u oporavku kognitivnih funkcija, koje se kod mnogih pacijenata mogu pogoršavati mesecima nakon udara.
Takođe planiraju istražiti mogućnost dodavanja regenerativnih signala u molekule kako bi efekat bio još snažniji.
Čadi pojašnjava da tokom razvoja mozga i organa postoje signali, molekuli i receptori koji usmeravaju rast i regeneraciju tkiva.
"Nervne ćelije su visoko diferencirane i, osim pojedinih vrsta ćelija, kao što su nervne ćelije u olfaktornom režnju zaduženom za miris, ne mogu se regenerisati. Zato se traže molekuli koji bi mogli pokrenuti regeneraciju i složenih tkiva. Ranije se u istoriji pokušavalo sa presađivanjem fetalnih ćelija mozga kod Parkinsonove bolesti, ali takvi postupci su retko dovodili do razvoja malignih tumora mozga. Zbog toga je u neuroznanosti i medicini oprez uvek neophodan", poručio je Čadi.










































Komentari 0
Pogledaj komentare Pošalji komentar